Inventio
Vol. 21, núm. 53, 2025
doi: https://doi.org/10.30973/inventio/2025.21.53/1
Agentes físicos utilizados en fisioterapia en el tratamiento de la cicatriz hipertrófica
Physical agents used in physiotherapy in the treatment of hypertrophic scar
Omar López Jiménez
orcid: 0009-0008-2431-0827, tf.lopez.30@gmail.com
Universidad del Valle de México (uvm)
Avril Aguilar Gutiérrez
orcid: 0009-0007-3826-9987, avrilmx@hotmail.com
Universidad Tecnológica de México (unitec Campus Sur)
Valeria Rosales Morteo
orcid: 0009-0001-0899-0075, valebby27@gmail.com
Universidad del Valle de México (uvm)
Valeria Severino Parra
orcid: 0009-0008-4103-1459, valsp99@gmail.com
Universidad del Valle de México (uvm)
resumen
La cicatrización hipertrófica puede ser definida como una respuesta exagerada del organismo ante una lesión, la cual se caracteriza por un aumento de colágeno en la zona afectada, lo que da un aspecto característico del crecimiento interno de la lesión. En la actualidad, las cicatrices hipertróficas son un problema que no sólo afecta el aspecto estético, si no que, en algunos casos, puede llegar a dañar la funcionalidad de un segmento corporal. La fisioterapia dermatofuncional, mediante diferentes métodos, es la encargada de mejorar el aspecto estético y los tejidos de la piel; su efectividad dependerá de diversos factores y de un tratamiento personalizado, de acuerdo con las necesidades de cada paciente.
palabras clave
cicatriz hipertrófica, fisioterapia dermatofuncional, tratamiento, efectividad, tejido
abstract
Hypertrophic scarring can be defined as an exaggerated response of the organism to an injury, which is characterized by an increase of collagen in the affected area, which gives a characteristic appearance of the internal growth of the injury. Currently, hypertrophic scars are a problem that not only affects the aesthetic aspect, but in some cases can even damage the functionality of a body segment. Dermatofunctional physiotherapy, through different methods, is responsible for improving the aesthetic appearance and tissues of the skin; its effectiveness will depend on several factors and a personalized treatment according to the needs of each patient.
key words
hypertrophic scar, physiotherapy dermatofunctional, treatment, effectiveness, tissue
Recepción: 10/10/23. Aceptación: 25/09/24. Publicación: 26/05/25.
Introducción
La piel funciona como una barrera física protectora contra daños externos, como las lesiones, y evita la entrada en el cuerpo de microorganismos patógenos perjudiciales para la salud. Es considerada el órgano más grande del cuerpo humano y un órgano sensorial primario, el cual se encarga de recibir los estímulos externos. Posee órganos accesorios —pelo, uñas, glándulas sudoríparas y glándulas sebáceas—, que, en conjunto con la piel, son los responsables de mantener la homeostasis. Cualquier alteración en la piel tiene el potencial de causar una serie de afecciones patológicas, como pérdida de líquidos, procesos infecciosos, así como por la presencia de sustancias tóxicas y agentes que pueden poner en riesgo la salud y, en algunos casos, la vida del individuo.
El objetivo principal de este artículo es identificar y recopilar información actual para el tratamiento de las cicatrices hipertróficas, enfocado en favorecer la evolución apropiada desde el ámbito estético y funcional, así como los agentes físicos utilizados en la fisioterapia dermatofuncional.
Material y métodos
Se realizó una revisión bibliográfica en los siguientes repositorios, publicaciones y bases de datos digitales: Scielo, Elsevier, Asociación Nacional de Enfermería Dermatológica e Investigación del Deterioro de la Integridad Cutánea, Asociación Colombiana de Dermatología y Cirugía Dermatológica y Revista Española de Podología.
El objetivo fue comprobar la eficacia de los agentes físicos utilizados en el tratamiento de cicatrices hipertróficas. Para la búsqueda bibliográfica se utilizaron palabras clave como cicatriz hipertrófica, fisioterapia dermatofuncional, tratamiento y efectividad. Se excluyeron trabajos que no estuvieran escritos en español, que no presentarán resultados concluyentes, aquellos que contemplaran cicatrices queloides, la inclusión de tratamientos farmacológicos, así como de cicatrices hipertróficas en pacientes quemados. Finalmente, se analizó cada uno de los documentos recuperados, tomando en cuenta criterios como el tiempo de aplicación del tratamiento, tipo de administración, posibles efectos secundarios y objetivos que se buscaba alcanzar con cada uno de ellos.
Fases de la cicatrización
La cicatrización es considerada un proceso continuo, dinámico y complejo en el que se realizan diferentes fases e intervienen distintas células para llevar a cabo la reparación de las capas de la piel.
Este proceso favorece la reparación y remodelación del tejido dañado, al restablecer las características mecánicas, físicas y eléctricas que se tendrían bajo condiciones normales del tejido, de acuerdo con las siguientes fases:
- Fase de coagulación. Su objetivo principal es evitar la pérdida de fluido sanguíneo, al detener la hemorragia y formar un coágulo. Inicia inmediatamente después de la lesión y tiene una duración de hasta quince minutos.
- Fase de inflamación. Inicia desde el minuto dieciséis y tiene una duración de hasta seis días. En esta fase se intenta aislar y destruir los agentes que representen algún peligro para el tejido, ya que, sin la remoción de las células afectadas, no se iniciará la formación del nuevo tejido.
- Fase de proliferación. Ésta se deriva del proceso de inflamación. Inicia al tercer día y dura de quince a veinte días, aproximadamente. Su objetivo principal es formar una barrera protectora y aumentar los procesos regenerativos: angiogénesis y migración de fibroblastos, los cuales facilitan la formación de la matriz extracelular.
- Fase de maduración. Se caracteriza por la formación, organización y resistencia que adquiere el tejido al formar la cicatriz. Inicia simultáneamente con la síntesis de la matriz extracelular en la fase de proliferación y puede llegar a tener una duración de entre uno y dos años (Guarín-Corredor, 2013, p. 444).
Cicatrización hipertrófica
Las cicatrices hipertróficas tienden a ser una representación excesiva de respuesta tisular a una lesión dérmica, caracterizada por la proliferación local de fibroblastos y la sobreproducción de colágeno. Para Zaballos et al. (2001), “las cicatrices hipertróficas (ch) representan alteraciones en la reparación de las heridas en individuos predispuestos. Estas alteraciones se caracterizan básicamente por una síntesis desmesurada de tejido conectivo en respuesta al trauma, la cirugía, las quemaduras y las inflamaciones, aunque ocasionalmente pueden producirse de manera espontánea” (p. 385). La diferenciación de una cicatriz hipertrófica se realiza por medio del aspecto clínico, ya que tiende a presentar un crecimiento interno de la lesión original sin sobrepasar los límites del área.
Epidemiología
Este tipo de cicatrices pueden afectar cualquier tipo de piel, y comúnmente tienen mayor predominio en la población que ha presentado cirugías, con alrededor de un 33-68%, y en quemaduras, de un 33-91% (figura 1).
Figura 1
Cicatriz hipertrófica
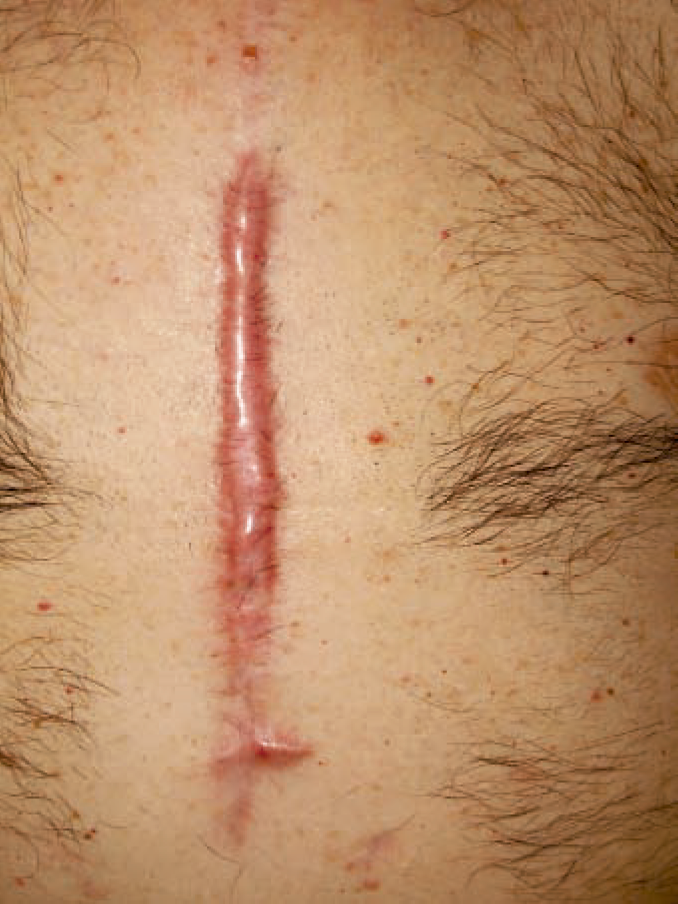
Fuente: Vistós Vercher y Aliaga Morell (2010, p. 16).
Características clínicas
Tienden a desarrollarse semanas después de la lesión inicial, con una localización interna dentro de los límites de la lesión original. Presentan bordes regulares y eritematosos, y suelen ser asintomáticas, aunque en algunos casos se asocian a prurito local. Son superficiales, blanquecinas y ligeramente elásticas. Se presentan con mayor frecuencia en zonas de tensión y flexión, como articulaciones y abdomen, y aparecen de forma precoz después de una cirugía (tabla 1).
Tabla 1
Factores sistémicos que afectan la cicatrización
| Edad | A mayor edad, el proceso de cicatrización es más lento. |
| Predisposición genética | Raza negra, hispanos y asiáticos, variantes genéticas autosómicas dominantes. |
| Hábitos: tabaquismo, alcoholismo | Retarda la cicatrización. Se asocia con necrosis, infección y disminución de fuerza de tensión. |
| Obesidad | Asociada con complicaciones en el proceso de cicatrización, seroma, úlceras venosas y por presión, hematomas e infecciones. |
| Medicamentos | Esteroides tópicos, aines, inmunosupresores, retinoides, colchicina, dapsona. |
| Cambios hormonales | Pubertad y embarazo, estrógenos que regulan genes asociados con la regeneración, producción de matriz extracelular, inhibición de proteasas y función de la epidermis. |
aines: antiinflamatorios no esteroides.
Fuente: Zaballos (2001).
Vendaje neuromuscular en cicatrices
El vendaje neuromuscular en cicatrices disminuirá la tensión y ablandará el tejido cicatricial, con lo que ayudará a reducir adherencias y a volver la cicatriz más suave, plana y flexible. Al realizar el vendaje sobre la herida se puede reducir la tensión hasta un 50% (Romero et al., 2011).
Kase (1997-1998) afirma que el vendaje tiene un efecto elevador sobre la piel, lo que aumenta el espacio entre los tejidos cutáneos y facilita el movimiento celular tisular. Esto favorece la regeneración celular, consigue una mejora en cicatrices posquirúrgicas, mejora la circulación linfática y sanguínea, disminuye los tiempos de cicatrización y controla el dolor (Álvarez Aragón y Uzal Prado, 2017, pp. 9-10).
Masaje cyriax para cicatriz
El masaje transverso profundo o movilización por fricción transversa profunda fue desarrollado por James Cyriax, quien utilizó el tratamiento por movilización en la lesión. Su principal objetivo se basó en mantener o recuperar la movilidad de forma indolora, ya que, debido al proceso de cicatrización, se crea fibrosis. Con el masaje cyriax se trata de separar las adherencias que pudieran limitar el movimiento y causar dolor.
Después del tratamiento, las adherencias no vuelven a formarse y se consigue una recuperación sin presentar secuelas. Entre los resultados obtenidos en la mayoría de los pacientes, la mejora de la cicatriz puede llegar a ser un poco más tardada que con otros métodos (De León Pérez, 2018).
Gel de silicona en cicatrices
Es un tratamiento considerado similar al vendaje compresivo y puede ser utilizado en conjunto con éste. Su objetivo principal es acelerar el proceso de cicatrización, pues logra aplanar y mejorar la elasticidad de la cicatriz en un 60% de los casos estudiados, aproximadamente. Debe emplearse en el día y en la noche, por un mínimo de dieciocho horas al día durante tres meses (Darias Domínguez, 2021).
Las láminas de silicona pueden adherirse a la piel por medio de cinta adhesiva o recubrirse con vendajes; de igual forma, pueden ser utilizadas como sistema de liberación de medicamentos. Deben utilizarse exclusivamente sobre la piel intacta y hay que tener en cuenta medidas higiénicas al aplicar el material, así como los efectos secundarios que pudieran presentarse (Altemir y Boixeda, 2022).
La aplicación de silicona en presentación de gel o láminas ha demostrado ser efectiva en la disminución del grosor, eritema y síntomas asociados. El uso de silicona en láminas es superior al uso del gel para reducir el relieve de la cicatriz (figura 2).
Figura 2
Tratamiento no invasivo de cicatrices con apósitos de silicona en placa
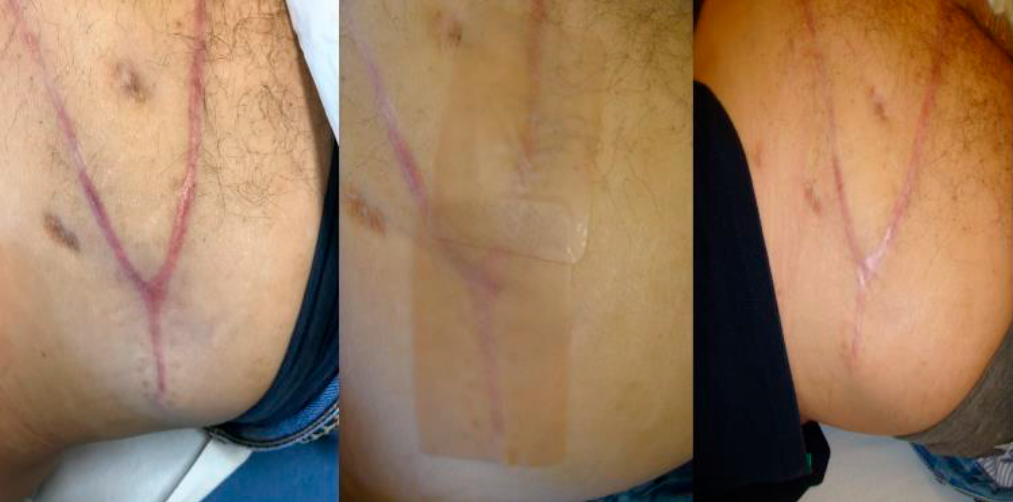
Fuente: Palomar-Llatas et al. (2018, p. 36).
Presoterapia con prendas de compresión
La terapia con prendas de compresión ha sido una opción conservadora para el tratamiento y prevención de secuelas en cicatrices desde los años setenta del siglo pasado. En la actualidad este método se utiliza principalmente por motivos estéticos, para prevenir la formación de cicatrices hipertróficas después de una intervención quirúrgica o de alguna quemadura. Se desconoce su mecanismo exacto de acción, pero algunos estudios han demostrado que involucra procesos que reducen la síntesis de colágeno, lo cual limita el suministro de sangre, oxígeno y nutrientes al tejido cicatricial y aumenta la apoptosis.
Al utilizar prendas de compresión sobre la cicatriz hay que tener en cuenta algunos factores, como la magnitud y duración de la presión. Se recomienda aplicar una presión continua de entre 15 y 40 mmHg, durante dieciocho a veinticuatro horas al día, por un periodo de cuatro a seis meses.
Crioterapia
Su efecto se debe al daño tisular isquémico provocado por las bajas temperaturas, lo que conduce a una necrosis y reducción de la tumoración. Es un tratamiento que puede ser utilizado solo o en conjunto con otros, el cual consiste en la aplicación de nitrógeno líquido a una temperatura de -196 °C, durante un periodo de diez a treinta segundos, de una a dos veces por sesión, con una frecuencia de uno a tres meses.
Las cicatrices pequeñas responden bien a la terapia, ya que aplanan y disminuyen la consistencia del tumor. La efectividad del tratamiento depende de diversos factores y se considera más efectiva cuando se realiza en conjunto con corticosteroides, ya que existe una mayor vascularización, así como una disminución del diámetro de la lesión y del tiempo de evolución.
El tratamiento de terapia con nitrógeno tiene algunos efectos secundarios en el corto plazo que deben ser considerados antes de tomarlo, como la presencia de dolor, hinchazón e infección; en el largo plazo, se han presentado complicaciones como hipoestesia, formación de quistes de Millium, campos pigmentarios y, en algunos casos, necrosis (figura 3).
Figura 3
Cicatrización después de crioterapia intralesional
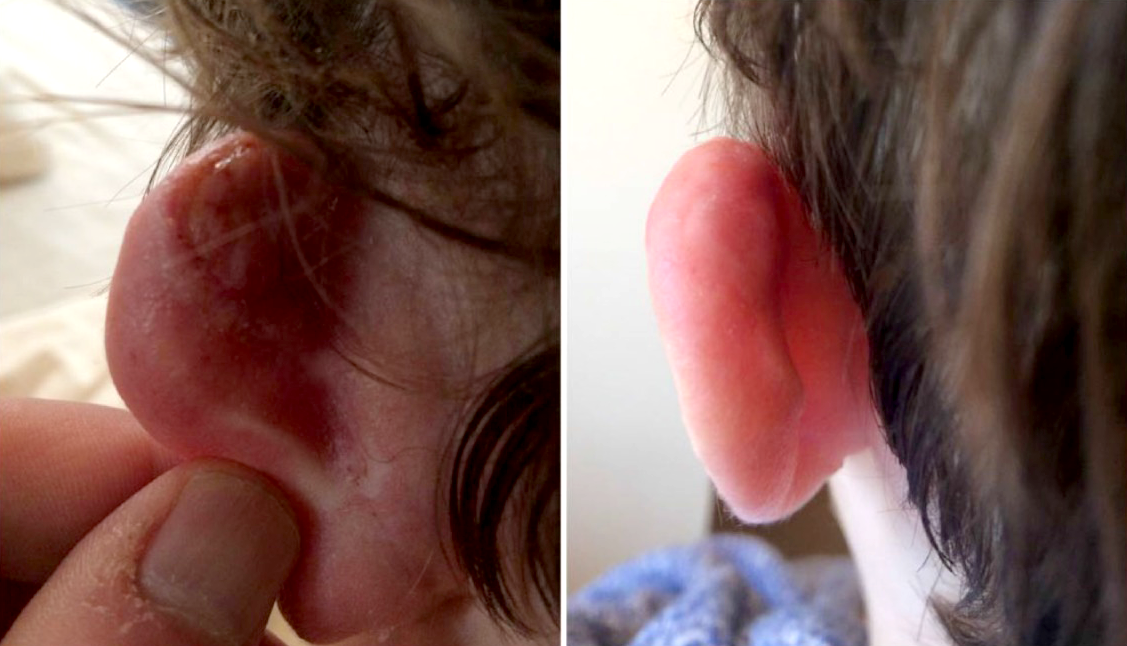
Fuente: O’Boyle et al. (2017, sp).
Láser co2 fraccionado
El láser fraccionado ablativo (lfa) es considerado uno de los principales tratamientos para cicatrices. El láser co2 fraccionado de 10,600 nm actúa generando una columna de daño térmico sobre la dermis, mientras que en la epidermis favorece la remodelación del colágeno, lo que lleva a la disminución del grosor, el aumento de la flexibilidad y la mejora en el color de la cicatriz. La profundidad a la que el láser trabaja varía entre 0.2 y 4 nm, donde el tejido que no fue dañado funciona como reserva para lograr una pronta recuperación después del tratamiento.
Entre las características principales del láser lfaco2 fraccionado se encuentra la poca afinidad con el agua, lo que ayuda a producir una mayor coagulación térmica en los tejidos periféricos y a evitar el sangrado durante el tratamiento de la lesión. Este mecanismo facilita la respuesta de reparación de colágeno.
Chan et al. (2004) estudiaron setenta cicatrices hipertróficas de aproximadamente seis meses de evolución tratadas con láser pulsado, y encontraron una mejoría significativa en la sintomatología pero una mejora no tan clara en cuanto al grosor y la elasticidad de la cicatriz. De acuerdo con sus conclusiones, existen resultados variados en cuanto a la metodología que se utilizó para la evaluación del tratamiento, las diferentes localizaciones en las que se encontraba la cicatriz en el cuerpo, así como que el fototipo de piel, que influye en el resultado final del tratamiento (citado en Del Pozo Losada y Vieira Dos Santos, 2016).
Rivera-Secchi et al. (2013) hablan sobre la eficacia de la combinación del láser nd: yag 1064 nm y el láser fraccionado co2 en el manejo de las cicatrices hipertróficas. En su estudio se involucraron cuarenta cicatrices en una población de treinta pacientes con fototipos iii a vi.
De acuerdo con esta investigación, la combinación de estos láseres mostró una mejora notable en la regularización de la vascularización y la flexibilidad del tejido, al mostrar un evidente cambio en las bandas de contractura fibrótica. De igual manera, se demostró una mejora funcional en las cicatrices ubicadas en zonas de alta movilidad y, luego de la aplicación del protocolo terapéutico, se recuperó hasta el 80% de la movilidad en el área afectada, lo cual se puede tomar en cuenta como un beneficio agregado a la finalidad con la que fue aplicado inicialmente este tratamiento (figura 4).
En la tabla 2 se enlistan los agentes físicos utilizados en el tratamiento de la cicatriz hipertrófica, así como su vía de administración, el tiempo de aplicación, los objetivos que se busca alcanzar y sus efectos secundarios.
Figura 4
Cicatriz hipertrófica por cesárea tratada con láser co2 fraccionado
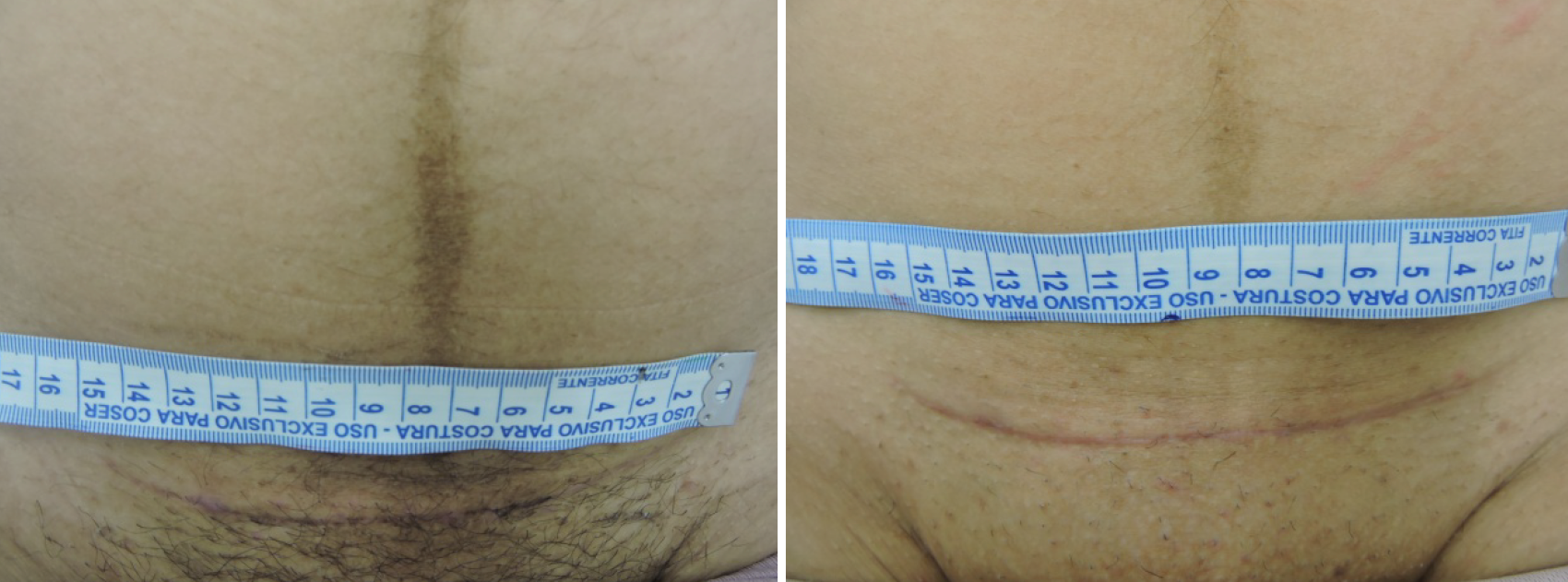
Fuente: Vogt (2016, p. 14).
Tabla 2
Agentes físicos utilizados en el tratamiento de cicatrices hipertróficas
| Vendaje neuromuscular | Masaje cyriax | Gel de silicona | Prendas de compresión | Crioterapia | Laser co2 fraccionado | |
| Administración | Consiste en colocar cintas elásticas de algodón en forma de x o cross tape. | Su objetivo principal es ablandar la matriz fundamental o introducir pequeñas inflamaciones que activen la restauración del tejido conectivo (Terapiafisica, sf ). | Consiste en una lámina suave y autoadhesiva que se aplica sobre la piel. Ayuda en la prevención del desarrollo de cicatrices anormales. | Pueden mejorar el proceso de maduración mediante la restricción de sangre en la zona de la cicatriz. La compresión constante inhibe el crecimiento de tejido hipertrófico, al aplicar una presión de entre 24 y 30 mmHg (Ramos-Gallardo et al., 2016). | Consiste en la aplicación de nitrógeno líquido sobre la superficie de la cicatriz, lo que reduce el volumen. | Emite haces de luz que penetran en la piel hasta la dermis, lo que forma heridas microscópicas rodeadas de tejido sano, promoviendo así la cicatrización y producción de colágeno. |
| Tiempo de aplicación | Se utiliza durante 24 horas, por 3-5 días. | Se puede realizar una o dos veces al día, de 5 a 10 minutos. | Se utilizan de 10 a 12 horas al día, durante al menos seis meses. | Se usan de forma constante durante 23 horas al día, por un mínimo de tres meses. | Se realiza en ciclos de 10 a 30 segundos, repartidos cada 20-30 días. | El número de sesiones depende de la severidad de la cicatriz; regularmente son necesarias de una a tres sesiones. |
| Objetivos | Aumento del flujo sanguíneo. Reposicionamiento de la fascia. |
Mejora el flujo sanguíneo. Aumenta la elasticidad. Evita la formación de adherencias. |
Reducción del eritema. Mejora de la elasticidad. Disminución de la sensación de picor. Mayor hidratación. |
Disminución de la inflamación. Facilitación de la degradación de colágeno. |
Vasoconstricción. Aumento de la permeabilidad capilar. |
Promover la cicatrización. Aumento en la producción de colágeno. |
| Efectos secundarios | Irritación cutánea. | Dolor. Prurito. |
Maceración cutánea. Edemas irritativos. Infecciones. |
Maceración cutánea. | Dolor. Edema. Formación de ampollas o costras. |
Hipertemia. Edema. Formación de costras. |
Fuente: elaboración propia.
Conclusión
Si bien existen diversos tratamientos dentro del área de la fisioterapia dermatofuncional, es necesario tomar en cuenta distintos factores, ya sean personales o económicos, así como de las posibles secuelas o contraindicaciones que éstos presentan, para llevar a cabo un tratamiento exitoso.
Con base en una revisión de artículos científicos llegamos a la conclusión de que, en la actualidad, uno de los mejores tratamientos para la cicatriz hipertrófica es el láser co2 fraccionado, que por sí solo ha demostrado resultados satisfactorios. Sin embargo, hay que tener en cuenta el costo y el tiempo de este tratamiento, que puede llegar a extenderse durante varios meses y que, en algunos casos, no puede ser costeado por algunos sectores de la población, además de los posibles efectos secundarios y complicaciones que pueden causarse sobre la piel si se aplica de forma incorrecta.
Por otro lado, se ha demostrado que la combinación de dos o más agentes físicos puede ser menos invasiva y acortar el tiempo estimado de tratamiento. En estos casos, los que resultan ser más favorables y con menos repercusiones, tanto a nivel físico como económico, son los parches de silicona y las prendas de compresión. Si bien cada uno por si solo muestra una gran mejoría en el aspecto final de la cicatriz, si se aplican en conjunto los resultados pueden ser aún mejores y obtenerse en un periodo más corto, lo que para muchos pacientes es una opción más viable debido a su costo más accesible y a los pocos efectos secundarios que estos tratamientos podrían presentar.
Referencias
Altemir, A. y Boixeda, P. (2022). Tratamiento láser de cicatrices por quemaduras. Actas Dermo-Sifiliográficas, 113(10), 938-944. https://doi.org/10.1016/j.ad.2022.06.018
Álvarez Aragón, F. J. y Uzal Prado, M. L. (2017). Vendaje neuromuscular y cicatrización de heridas, un camino por explorar. Enfermería Dermatológica, 11(30), 7-11. https://dialnet.unirioja.es/servlet/articulo?codigo=6091056
Darias Domínguez, C., Roque Enríquez, A., Andrés, C., Torres Carrascal, C. A. y Oliva Pérez, Y. (2021). Efectos terapéuticos de la crioterapia con nitrógeno líquido en lesiones por fotodaño en la consulta dermatológica. Revista Médica Electrónica, 43(4), 1-10. https://revmedicaelectronica.sld.cu/index.php/rme/article/view/4133
De León Pérez, K. M. (2018). Aplicación de vendaje neuromuscular en comparación con masaje cyriax para el tratamiento de las cicatrices hipertróficas post-cesárea. Estudio realizado en el Hospital Regional de Occidente Quetzaltenango. [Tesis de licenciatura, url]. http://recursosbiblio.url.edu.gt/tesisjrcd/2018/09/01/DeLeon-Karla.pdf
Del Pozo Losada, J. y Vieira Dos Santos, V. (2016). Láser y cicatrices. Heridas y Cicatrización, 6(3), 6-28. https://heridasycicatrizacion.es/images/site/archivo/2016/Revista_SEHER_8_SEPTIEMBRE_2016_12_Septiembre.pdf
Guarín-Corredor, C., Quiroga-Santamaría, P. y Landínez-Parra, N. S. (2013). Proceso de cicatrización de heridas de piel, campos endógenos y su relación con las heridas crónicas. Revista de la Facultad de Medicina, 61(4), 441-448. https://revistas.unal.edu.co/index.php/revfacmed/article/view/42815/44313
O’Boyle, C. P., Shayan-Arani, H. y Wagdy Hamada, M. (2017). Intralesional cryotherapy for hypertrophic scars and keloids: a review. Scars, Burns & Healing, 3, 1-9. https://doi.org/10.1177/2059513117702162
Palomar-Llatas, F., Bonías-López, J., Zamora-Ortiz, J., Fornes-Pujalte, B., Sierra-Talamantes, C., Pastor-Orduña, M. I., Díez-Fornes, P. y Palomar-Albert, D. (2018). Tratamiento no invasivo de cicatrices con apósitos de silicona en placa. Estudio observacional. Enfermería Dermatológica, 12(35), 35-39. https://dialnet.unirioja.es/descarga/articulo/6791427.pdf
Ramos-Gallardo, G., Miranda A., A., Chávez S., T., García B., L., Medina P., D., Figueroa J., S., Chávez-Dagostino, L. y Valdez-López, R. (2016). Verapamilo en conjunto con las prendas de compresión en el tratamiento de la cicatriz patológica causada por quemadura. Revista Chilena de Cirugía, 68(1), 32-37. https://doi.org/10.4067/s0718-40262016000100006
Rivera-Secchi, K., Acosta, G., Vélez, M. y Trelles, M. A. (2013). Remodelación con láser de cicatrices hipertróficas y queloideas: estudio prospectivo en 30 pacientes. Cirugía Plástica Ibero-Latinoamericana, 39(3), 307-317. https://doi.org/10.4321/s0376-78922013000300015
Romero, C. M., Moscardó, L. D., José, L. C. y Roca, M. J. (2011). Nuevas técnicas terapéuticas del vendaje neuromuscular. Revista Española de Podología, xxii(2), 66-72. https://www.revesppod.com/Documentos/ArticulosNew/X0210123811501048.pdf
Terapiafisica (sf). Masaje transverso profundo de cyriax. Terapiafisica.com, sp. https://www.terapia-fisica.com/masaje-transverso-profundo-de-cyriax/
Vistós Vercher, J. L. y Aliaga Morell, M. T. (2010). Cicatrices hipertróficas y queloides. Enfermería Dermatológica, 4(11), 15-20. https://dialnet.unirioja.es/servlet/articulo?codigo=4293892
Vogt, G. (2016). Curso superior de tecnología em estética e cosmética. unisc, 1-45. https://repositorio.unisc.br/jspui/bitstream/11624/1182/1/Gabriela%20Vogt.pdf
Zaballos, P., Morales, A. L., Navarro, A. C., Salsench, E., Garrido, A. M. y Montañes, J. A. (2001). Los queloides y las cicatrices hipertróficas. Medicina Integral, 38(9), 385-389. https://www.elsevier.es/es-revista-medicina-integral-63-articulo-losqueloides-cicatriceshipertroficas-13022951