Inventio
Vol. 19, núm. 48, 2023
doi: http://doi.org/inventio/10.30973/2023.19.48/6
Los medicamentos no son dulces: empleo de glucocorticoides para enfermedades crónicas
Medications are not Candies: Use of Glucocorticoids for Chronic Diseases
Adriana Alejandra Moctezuma Ocampo
orcid: 0009-0006-9993-9430, adriana.moctezumaoca@uaem.edu.mx
Doctorado en Farmacia, Facultad de Farmacia, Universidad Autónoma del Estado de Morelos (uaem)
José Luis Montiel Hernández
orcid: 0000-0002-6258-7092, jlmontiel@uaem.mx
Facultad de Farmacia, Universidad Autónoma del Estado de Morelos (uaem)
resumen
Los glucocorticoides se han constituido como medicamentos clave en el tratamiento farmacológico de enfermedades crónicas asociadas a la inflamación. Sin embargo, a pesar de su indudable beneficio, su empleo prolongado y sin supervisión puede generar una serie de efectos adversos, que van desde leves hasta severos. Es por eso que, en momentos de crisis como la pandemia de covid-19, el uso responsable de estos medicamentos debería iniciar con evitar prácticas comunes en nuestro país, como la automedicación y la confianza en productos milagro, ya que pueden poner en riesgo la salud de la población en general.
palabras clave
glucocorticoides, medicamentos, antiinflamatorios, automedicación, farmacología
abstract
Glucocorticoids have become one of the key drugs during the pharmacological treatment of inflammatory chronic diseases. However, despite its undoubted benefit, its prolonged and unsupervised use can generate a series of adverse effects, ranging from mild to severe. In moments of crisis, such as the covid-19 pandemic, it shows us that practices so widespread in our country such as self-medication and the use of miracle products can put the health of the general population at risk.
key words
glucocorticoids, medicines, anti-inflammatory, self-medication, pharmacology
Recepción: 21/03/23. Aceptación: 11/07/23. Publicación: 24/01/24.
Introducción
El fácil acceso a internet y a teléfonos inteligentes no sólo ha permitido que la gente tenga casi cualquier respuesta al alcance de sus dedos, sino que ha favorecido que la gente se considere experta para decidir el mejor tratamiento para sus molestias y enfermedades, lo que fomenta la práctica de la automedicación. A nivel mundial, se estima que los niveles de automedicación oscilan entre el 11% y el 94%, y son los países en vías de desarrollo los que registran los niveles más elevados. Entre los medicamentos más empleados se encuentran los analgésicos y antipiréticos (44.3%), seguidos de los antiinflamatorios no esteroideos (36.4%). La automedicación representa un riesgo potencial para la salud, dado que puede generar interacciones medicamentosas, intoxicaciones, resistencias bacterianas, enfermedades hepáticas o renales, e incluso la muerte (Baracaldo-Santamaria et al., 2022).
Estudios recientes estiman que durante la pandemia de covid-19, el 44.8% de los medicamentos se utilizaron sin prescripción o supervisión médica. Los principales factores que contribuyeron a esta conducta fueron el miedo, la ansiedad y la incertidumbre relacionados con esta enfermedad (Schrestha et al., 2022). Entre los medicamentos más empleados durante 2020 se encuentra la dexametasona, la cual es un glucocorticoide que posee un gran poder para disminuir la inflamación, por lo cual se sugirió que podría servir para el tratamiento de pacientes con covid-19.
Sin embargo, la rápida difusión mediática de los efectos beneficiosos de la dexametasona favoreció un uso indiscriminado (Alessi et al., 2020). En este contexto, nuestro grupo de investigación documentó que, durante este mismo periodo, se incrementó la dosificación de prednisona (glucocorticoide) en pacientes con artritis reumatoide, como consecuencia de la suspensión del servicio de reumatología en el Hospital General de Cuernavaca (resultados aún no publicados).
En este sentido, es importante explicar, primero, los efectos que tiene este grupo de medicamentos. Los glucocorticoides (gc) o corticosteroides son fármacos ntiinflamatorios, antialérgicos e inmunosupresores derivados del cortisol, hormona producida por la corteza adrenal. Los primeros avances que llevaron al descubrimiento de los gc ocurrieron en 1946, cuando Edward Calvin Kendall aisló cuatro compuestos derivados de extractos de la glándula suprarrenal, a los que denominó compuestos a, b, e y f (Shrestha et al., 2022).
El efecto antiinflamatorio del compuesto e, que posteriormente se conocería como cortisona, fue descubierto por el reumatólogo Philip Hench en una paciente que padecía artritis reumatoide. Hench y Kendall recibieron el Premio Nobel de Medicina y Fisiología en 1950, junto con Tadeus Reichstein, quien logró aislar varias hormonas esteroides de las glándulas suprarrenales, lo que finalmente condujo al descubrimiento del cortisol (Timmermans et al., 2019).
Para comprender el uso clínico de los gc es necesario entender su origen y cuál es su función. El cortisol (hormona) y la cortisona (prohormona) son gc que genera nuestro cuerpo a partir del colesterol. Por su parte, los gc liberados en el torrente sanguíneo ejercen su efecto fisiológico al unirse a receptores específicos presentes prácticamente en todas las células del organismo (Cain y Cidlowski, 2017).
La secreción diaria de cortisol está controlada por el sistema nervioso y se encuentra regulada por el ciclo de luz-oscuridad, mejor conocido como ciclo circadiano (Dickmeis, 2009). Sin embargo, el ciclo circadiano puede alterarse en situaciones de estrés físico o psicológico, en cuyo caso la secreción de cortisol puede aumentar de diez a quince veces. También puede haber una alteración en la secreción de cortisol por efecto de ciertas enfermedades (síndrome de Cushing) o por la administración de medicamentos que contienen gc en su formulación, lo cual ocasiona que la persona presente concentraciones elevadas de cortisol.
Aunque el efecto más importante del cortisol es su impacto en la estimulación del metabolismo y el almacenamiento de glucosa en forma de glucógeno —de ahí su denominación como glucocorticoide—, sus efectos son muy variados. En la figura 1 se ilustran los diversos efectos fisiológicos ocasionados por los gc (Adcock y Mumby, 2017; Cain y Cidlowski, 2017; Coutinho y Chapman, 2011; Reichardt et al., 2021).
Figura 1
Efecto del cortisol en el cuerpo
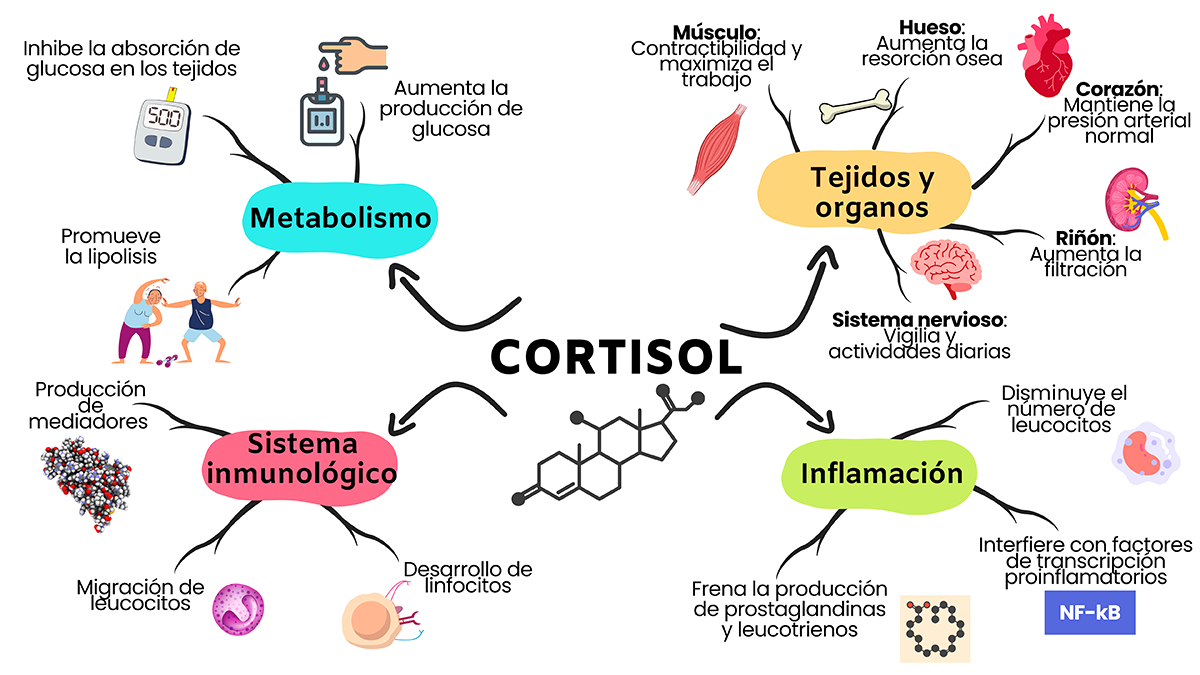
El cortisol es la molécula producida por nuestro cuerpo y tiene efectos similares a los generados por los glucocorticoides. Las funciones de esta molécula en el cuerpo se pueden dividir en aquellas que afectan la inflamación, el sistema inmunológico, el metabolismo y otros tejidos y órganos. También se ha descrito que tiene efectos sobre el equilibrio hídrico, la función del corazón, el estado de ánimo, las funciones cognitivas, la reproducción, el crecimiento y el desarrollo.
Debido a su potente efecto antiinflamatorio y a su bajo costo, los gc fueron rápidamente incorporados en el tratamiento de enfermedades tanto agudas como crónicas. Por tal motivo, los gc siguen estando a la vanguardia de las terapias antiinflamatorias, antialérgicas e inmunosupresoras (Coutinho y Chapman, 2011; Timmermans et al., 2019). Por su parte, la investigación farmacéutica ha permitido el desarrollo de nuevos glucocorticoides sintéticos más efectivos que son utilizados ampliamente en la práctica clínica hoy en día.
Algunos de los gc más comúnmente utilizados son la hidrocortisona, prednisona, prednisolona, dexametasona, betametasona y deflazacort, entre otros. Cada uno de estos medicamentos tiene distintas propiedades farmacológicas y farmacocinéticas, como la liposolubilidad, tiempo de vida media, actividad y potencia, lo cual posibilita ofrecer alternativas para diferentes condiciones patológicas (Buttgereit et al., 2002; Timmermans et al., 2019).
Los gc son una de las clases de fármacos más prescritas en todo el mundo y su eficacia en el tratamiento de la inflamación aguda o crónica es indiscutible. El desarrollo de gc sintéticos con mayor potencia y especificidad ha mejorado significativamente el manejo de las enfermedades inflamatorias, hasta el punto de que resulta difícil imaginar la práctica clínica actual sin ellos. Sin embargo, los gc no son perfectos: su empleo, sobre todo en dosis altas y por tiempo prolongado, puede estar acompañado de una gran cantidad de efectos adversos (ea). Independientemente de su prescripción para diferentes enfermedades, se recomienda emplear la menor dosis del gc y por el menor tiempo posible. Es por este motivo que se sugiere su uso bajo la administración y supervisión de un médico (Buttgereit et al., 2002).
Debido a que casi todas las células cuentan con receptores para gc, los ea se dan en todo el cuerpo y en varios niveles, desde aquellos que son leves (piel seca) hasta otros que comprometen la salud y calidad de vida de los pacientes, como la diabetes mellitus y la hipertensión. El uso prolongado de gc puede provocar hipercortisolismo, y una de las manifestaciones más notables es el síndrome de Cushing, caracterizado por la acumulación de grasa, principalmente en la cara, el cuello y el abdomen.
También se reconoce que la aparición de ea depende de la dosis y el tiempo de empleo, por lo que algunos de ellos pueden ocurrir con dosis bajas (≤ 7.5 mg de prednisona o su equivalente al día) y por lapsos cortos de empleo (≤ 3 meses), como la supresión del eje hipotálamo-hipófisis-adrenal. Otros ea suelen presentarse con dosis altas (> 30mg y ≤ 100 mg de prednisona o su equivalente al día) y por periodos de empleo más prolongados, como en el caso de la osteonecrosis (Huscher et al., 2009). En la tabla 1 se muestra una relación de los ea reportados y el tiempo de aparición.
Tabla 1
Relación de efectos adversos reportados por el empleo de glucocorticoides y su tiempo de aparición
| Efecto adverso | Tiempo de aparición | Referencia |
|---|---|---|
| Piel seca y comezón | ≤ 3 meses | Huscher et al., 2009. |
| Supresión del eje hipotálamo-hipófisis-adrenal | ≤ 3 meses | Alten y Wiebe, 2015. |
| Aumento de peso | ≤ 3 meses | Huscher et al., 2009. |
| Hiperglucemia, tolerancia a la glucosa y resistencia a la insulina | ≥ 3 meses | Hoes et al., 2011. |
| Ateroesclerosis | ≥ 3 meses | Park et al., 2002. |
| Susceptibilidad a infecciones | ≥ 3 meses | Wilson et al., 2019. |
| Disminución de la densidad mineral ósea, osteoporosis y fracturas | 6-12 meses | Grossman et al., 2010; Weinstein, 2011. |
| Hiperlipidemia | ≥ 6 meses | Fu et al., 2016. |
| Síndrome de Cushing | ≥ 6 meses | Huscher et al., 2009. |
| Diabetes mellitus 2 | ≥ 6 meses | Hoes et al., 2011. |
| Hipertensión | ≥ 6 meses | Naranjo et al., 2008). |
| Osteonecrosis | ≥ 6 meses | Weinstein et al., 2000. |
Otros ea asociados al uso de gc incluyen visión borrosa, alteraciones en la memoria, debilidad muscular, taquicardia, aumento del apetito, susceptibilidad a fracturas, tolerancia a la glucosa, resistencia a la insulina, diabetes mellitus, entre otras afecciones cutáneas (acné, adelgazamiento de la piel, estrías, resequedad en la piel, comezón, dermatitis y esclerodermia), así como trastornos reproductivos (amenorrea, disminución del libido e impotencia sexual). Es importante mencionar que la suspensión súbita de la terapia crónica con gc puede provocar una insuficiencia adrenal aguda, situación que puede ser grave, ya que provoca un desbalance en el organismo.
Por si esto no fuera suficiente, en México está ampliamente difundido el uso de terapias alternativas para el tratamiento de dolencias, que van desde malestares leves hasta enfermedades complejas. Se estima que casi la mitad de la población mexicana recurre únicamente a este tipo de terapias por tradición, accesibilidad o precio, mientras que otro porcentaje importante de los pacientes que reciben tratamiento farmacológico lo complementan con tratamientos alternativos. Incluso se emplea el término de fármacos naturistas para referirse a productos derivados de sustancias naturales que, sin evidencias experimentales rigurosas, son vendidos con la promesa de aliviar molestias y síntomas en los pacientes (Muñetón-Pérez, 2009). Lamentablemente, en muchas ocasiones estos productos no cuentan con un registro sanitario, se venden sin control y son comercializados en forma de suplementos alimenticios.
Muchos pacientes buscan alternativas naturales para aliviar su dolor y malestar, por lo cual recurren al consumo de estos productos milagro, en parte quizás debido al fuerte arraigo a la medicina tradicional, o quizás a la espera de obtener la cura anhelada y que cese el dolor o malestar, o simplemente porque este tipo de tratamientos, en general, son menos costosos que los medicamentos alopáticos.
En la página oficial de la Comisión Federal para la Protección contra Riesgos Sanitarios (cofepris) se advierte sobre la presencia de cuarenta y un alertas sanitarias a suplementos alimenticios y veintiún alertas sanitarias por publicidad engañosa. Estas alertas se emiten cuando los productos no cuentan con registro sanitario, porque en su publicidad prometen resultados que no cumplen o porque contienen tanto productos naturales como medicamentos alopáticos (Comisión Federal para la Protección de Riesgos Sanitarios [cofepris], 2021a).
Dentro de estas alertas sanitarias nos interesa destacar los productos que tienen por nombre Glucoajo c2, Ajo Estrella, Osteo Sin Max, c-Master, Rehab Osteo, Ortiga Más Ajo Rey y Artri Ajo King, los cuales se ofertan como productos que pueden disminuir o quitar el dolor y la inflamación asociados a enfermedades musculoesqueléticas. Sin embargo, la cofepris ha demostrado que los dos últimos productos contienen gc dentro de su formulación, principalmente dexametasona a dosis desconocidas, pero en el empaque o en la información del contenido no se menciona la presencia de este medicamento (cofepris, 2021b). Asimismo, existe abudante evidencia científica de que los gc son los responsables de disminuir el dolor y la inflamación, a diferencia de los productos naturales.
La automedicación es un problema de salud en México, dado que puede producir efectos secundarios por el uso indebido de algunos medicamentos e incluso enmascarar enfermedades, al eliminar síntomas que dificulten el diagnóstico a los médicos. En el caso de los gc, como se mencionó antes, su efecto puede ser muy positivo para el paciente, pero su uso excesivo y prolongado puede ocasionar enfermedades complejas, como la osteoporosis, diabetes e hipertensión. Desafortunadamente, las propiedades clínicas beneficiosas y dañinas de los gc hasta la fecha son inseparables. Es por esta razón que su uso requiere de prescripción por parte de un médico y del seguimiento o monitorización por parte del médico o farmacéutico.
Aunado a la automedicación, otro gran problema es el uso indiscriminado de productos milagro, los cuales carecen de registro sanitario y cuyo contenido no es del todo conocido; productos que en lugar de aliviar o curar a los pacientes, pueden ocasionarles otros problemas de salud.
Los medicamentos no son dulces y, por tal motivo, siempre es importante que sean prescritos por un médico y que nosotros, como pacientes, sigamos las indicaciones que nos dan los profesionales de la salud. De esta manera, se incrementará la posibilidad de que el medicamento ejerza su efecto terapéutico con el menor número de efectos adversos posibles. Por otro lado, aunque todavía existen muchos vacíos legales que permiten la venta de esta clase de productos, resulta importante estar debidamente informados, no sólo para garantizar su efectividad sino para evitar riesgos para la salud. Por que al final, somos nosotros quienes debemos elegir los medicamentos con que se trata a nuestros seres queridos, sin que esto signifique un riesgo innecesario para su salud.
Referencias
Adcock, I. M. y Mumby, S. (2017). Glucocorticoids. Handb Exp Pharmacol, 237, 171-196. http://doi.org/10.1007/164_2016_98
Alessi, J., de Oliveira, G. B., Schaan, B. D. y Telo, G. H. (2020). Dexamethasone in the era of covid-19: friend or foe? An essay on the effects of dexamethasone and the potential risks of its inadvertent use in patients with diabetes. Diabetol Metab Syndr, 12, 80. https://doi.org/10.1186/s13098-020-00583-7
Alten, R. y Wiebe, E. (2015). Hypothalamic-pituitary-adrenal axis function in patients with rheumatoid arthritis treated with different glucocorticoid approaches. Neuroimmunomodulation, 22(1-2), 83-88. http://doi.org/10.1159/000362731
Baracaldo-Santamaria, D., Trujillo-Moreno, M. J., Perez-Acosta, A. M., Feliciano-Alfonso, J. E., Calderon-Ospina, C. A. y Soler, F. (2022). Definition of self-medication: a scoping review. Ther Adv Drug Saf, 13, 20420986221127501. http://doi.org/10.1177/20420986221127501
Buttgereit, F., da Silva, J. A., Boers, M., Burmester, G. R., Cutolo, M., Jacobs, J., Kirwan, J., Köhler, L., van Riel, P., Visher, T. y Bijlsma, J. W. (2002). Standardised nomenclature for glucocorticoid dosages and glucocorticoid treatment regimens: current questions and tentative answers in rheumatology. Ann Rheum Dis, 61(8), 718-722. http://doi.org/10.1136/ard.61.8.718
Cain, D. W. y Cidlowski, J. A. (2017). Immune regulation by glucocorticoids. Nat Rev Immunol, 17(4), 233-247. http://doi.org/10.1038/nri.2017.1
Comisión Federal para la Protección de Riesgos Sanitarios (2021a). Alerta sanitaria de suplementos alimenticios. Gobierno de México, cofepris. https://www.gob.mx/cms/ uploads/attachment/file/247147/Alerta_Sanitaria_GLUCOAJO_C2_09082017.pdf
Comisión Federal para la Protección de Riesgos Sanitarios (2021b). Alerta sobre comercialización ilegal del producto “Artri Ajo King”. Gobierno de México/cofepris. https://www.gob.mx/cofepris/articulos/cofepris-alerta-sobre-comercializacion-ilegal-del-producto-artri-ajo-king-el-cual-no-cuenta-con-registro-sanitario?idiom=es
Coutinho, A. E. y Chapman, K. E. (2011). The anti-inflammatory and immunosuppressive effects of glucocorticoids, recent developments and mechanistic insights. Mol Cell Endocrinol, 335(1), 2-13. http://doi.org/10.1016/j.mce.2010.04.005
Dickmeis, T. (2009). Glucocorticoids and the circadian clock. J Endocrinol, 200(1), 3-22. http://doi.org/10.1677/JOE-08-0415
Fu, J., Cuppen, B. V., Welsing, P. M., van Wietmarschen, H., Harms, A. C., Berger, R., Koval, S., Fritsch-Stork, R. D. E., Bijlsma, J. W. J., Hankemeier, T., van der Greef, J. y Lafeber, F. P. J. G. (2016). Differences between serum polar lipid profiles of male and female rheumatoid arthritis patients in response to glucocorticoid treatment. Inflammopharmacology, 24(6), 397-402. http://doi.org/10.1007/s10787-016-0284-1
Grossman, J. M., Gordon, R., Ranganath, V. K., Deal, C., Caplan, L., Chen, W., Curtis, J., R., Furst, D. E., McMahon, M., Patkar, N. M., Volkmann, E., Saag, K. G. (2010). American College of Rheumatology 2010 recommendations for the prevention and treatment of glucocorticoid-induced osteoporosis. Arthritis Care Res (Hoboken), 62(11), 1515-1526. http://doi.org/10.1002/acr.20295
Hoes, J. N., van der Goes, M. C., Jacobs, J. W., Lafeber, F. P., Bijlsma, J. W. y Van Roon, J. A. (2011). Changes in macrophage inhibitory factor correlate with changes in bone mineral density in glucocorticoid-treated patients with rheumatoid arthritis. Rheumatology (Oxford), 50(10), 1921-1924. http://doi.org/10.1093/rheumatology/ker268
Huscher, D., Thiele, K., Gromnica-Ihle, E., Hein, G., Demary, W., Dreher, R., Zink, A. y Buttgereit, F. (2009). Dose-related patterns of glucocorticoid-induced side effects. Ann Rheum Dis, 68(7), 1119-1124. http://doi.org/10.1136/ard.2008.092163
Muñetón-Pérez, P. (2009). Plantas medicinales: un complemento vital para la salud de los mexicanos. Entrevista con el Mtro. Erick Estrada Lugo. Revista Digital Universitaria, 10(9). https://www.revista.unam.mx/vol.10/num9/art58/art58.pdf
Naranjo, A., Sokka, T., Descalzo, M. A., Calvo-Alen, J., Horslev-Petersen, K., Luukkainen, R. K., Bernard Combe, B., Burmester, G. R., Devlin, J., Ferraccioli, G., Morelli, A., Hoekstra, M., Majdan, M., Sadkiewicz, S., Belmonte, M., Holmqvist, A.-C., Choy, E., Tunc, R., Dimic, A., … The quest-ra Group (2008). Cardiovascular disease in patients with rheumatoid arthritis: results from the quest-ra study. Arthritis Res Ther, 10(2), R30. https://doi.org/10.1186/ar2383
Park, Y. B., Ahn, C. W., Choi, H. K., Lee, S. H., In, B. H., Lee, H. C., Nam, C. M. y Soo-Kon Lee (2002). Atherosclerosis in rheumatoid arthritis: morphologic evidence obtained by carotid ultrasound. Arthritis Rheum, 46(7), 1714-1719. https://doi.org/10.1002/art.10359
Reichardt, S. D., Amouret, A., Muzzi, C., Vettorazzi, S., Tuckermann, J. P., Luhder, F. y Reichardt, H. M. (2021). The Role of Glucocorticoids in Inflammatory Diseases. Cells, 10(11). https://doi.org/10.3390/cells10112921
Shrestha, A. B., Aryal, M., Magar, J. R., Shrestha, S., Hossainy, L. y Rimti, F. H. (2022). The scenario of self-medication practices during the covid-19 pandemic; a systematic review. Ann Med Surg (Lond), 82, 104482. https://doi.org/10.1016/j.amsu.2022.104482
Timmermans, S., Souffriau, J. y Libert, C. (2019). A General Introduction to Glucocorticoid Biology. Front Immunol, 10, 1545. https://doi.org/10.3389/fimmu.2019.01545
Weinstein, R. S. (2011). Clinical practice. Glucocorticoid-induced bone disease. N Engl J Med, 365(1), 62-70. https://doi.org/10.1056/NEJMcp1012926
Weinstein, R. S., Nicholas, R. W. y Manolagas, S. C. (2000). Apoptosis of osteocytes in glucocorticoid-induced osteonecrosis of the hip. J Clin Endocrinol Metab, 85(8), 2907- 2912. https://doi.org/10.1210/jcem.85.8.6714
Wilson, J. C., Sarsour, K., Gale, S., Petho-Schramm, A., Jick, S. S. y Meier, C. R. (2019). Incidence and Risk of Glucocorticoid-Associated Adverse Effects in Patients With Rheumatoid Arthritis. Arthritis Care Res (Hoboken), 71(4), 498-511. https://doi.org/10.1002/acr.23611